Содержание статьи
Барабанная перепонка разделяет наружное и среднее ухо. Это непроницаемая для жидкости и воздуха мембрана, диаметром около 1 см, толщиной – 0,1 мм. Основная ее функция – передача звука во внутреннее ухо, вспомогательная – защита от проникновения в слуховую систему инородных тел. У детей мембрана имеет правильную круглую форму, у взрослых – эллиптическую. Воспаление барабанной перепонки – серьезная патология, которая при несвоевременном или неадекватном лечении может закончиться полной потерей слуха.

Описание
Воспаление барабанной перепонки или мирингит (от лат. myringa) – это воспалительный процесс в тканях мембраны, обычно сопровождающийся инфекциями, вызванными патогенными микроорганизмами, проникшими в очаг воспаления из прилежащих тканей или кровяного русла.
Воспалительная реакция развивается по обычному механизму. На начальном этапе поражения организм выделяет цитокины – специфические белки, которые запускают иммунный ответ на поражающие факторы. Под воздействием цитокинов кровеносные сосуды барабанной перепонки расширяются, через их стенки в окружающие ткани выходит плазма крови с отдельными форменными элементами, приводя к отечности и гиперемии мембраны.
Развитие воспаления сопровождается шумом, дискомфортом, болезненностью в ушах, иногда повышением температуры и снижением слуха. При переходе болезни в хроническую или геморрагическую стадию образуются заполненные кровью и гноем пузырьки, которые лопаются с выделением экссудата наружу.

Причины
Морфологически барабанная перепонка является частью наружного слухового прохода и барабанной полости Ее поверхность с одной стороны покрыта эпидермисом слухового прохода, с другой – представляет собой продолжение слизистой, которая выстилает барабанную полость. Вследствие этого как самостоятельная болезнь мирингит встречается относительно редко. Чаще всего барабанная перепонка воспаляется в результате распространения на нее патологических процессов из соседних органов. Таких как:
- воспалений наружного и среднего уха;
- простудных заболеваний;
- вирусных или бактериальных инфекций (грипп, ангина).
В качестве самостоятельной патологии мирингит обычно возникает при механической, химической, термической или звуковой травме перепонки.
К факторам, провоцирующим болезнь, относится сниженный иммунитет, неполноценное питание, авитаминоз.
Классификация
Различают три основных формы мирингита:
- Острый катаральный. Нередко является следствием травмы. Характеризуется быстро нарастающими симптомами, но возможны и слабо выраженные проявления. При своевременном лечении полностью излечивается.
- Хронический. Наиболее часто встречающаяся форма болезни. Обычно сочетается с другими заболеваниями ЛОР-органов. Наиболее характерный признак – формирование на перепонке пузырьков (булл), наполненных гноем. Хронический мирингит склонен к рецидивам даже после полноценного лечения.
- Геморрагический или буллезный. Представляет собой осложнение болезни, иногда развивается при гриппе. Основной отличительный признак геморрагического мирингита – образование на перепонке пузырьков с кровяным экссудатом.
Симптомы
При острой форме больной ощущает:
- неожиданную боль при кашле или чихании – симптом, который позволяет говорить о начале воспаления;
- заложенность уха (имеет место в 90% случаев);
- ноющую боль или дискомфорт (тяжесть, зуд в глубине уха, как будто там присутствует инородное тело, при этом чистка ушей облегчения не приносит) – отмечается у 90% больных;
- шум в ушах, снижение слух – в 70% случаев;
- повышение температуры (обычно при гриппозном мирингите) – у каждого второго больного;
- серозные или кровянистые выделения – в 60% случаев;
- общее недомогание;
- головная боль со стороны пораженной перепонки.
Хроническая форма в стадии обострения или геморрагический мирингит сопровождается:
- сильным зудом и болью;
- нерезко выраженным снижением слуха;
- выделение гноя и/или крови из ушной раковины со зловонным запахом.
Диагностика

Ведущую роль в диагностировании мирингита играет выслушивание жалоб пациента и осмотр. Полное обследование включает следующие способы диагностики.
Опрос больного и сбор анамнеза. Внимание акцентируется на динамике, последовательности и развитии патологии, наличии или отсутствии подобных симптомов ранее.
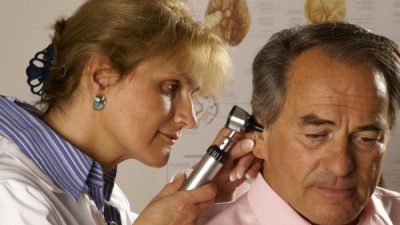
Отоскопия. Отоскоп позволяет в деталях рассмотреть состояние барабанной перепонки, все произошедшие патологические изменения. Катаральный мирингит характеризуется отечностью и покраснением барабанной перепонки. Может выделяться небольшое количество серозного экссудата. При хронической стадии наблюдается утолщение и выпячивание мембраны, наличие гранул с гнойным содержимым. Буллы с серозно-геморрагическим экссудатом говорят о геморрагической форме. При герпетической природе заболевания пузырьки имеют небольшие размеры, при гриппе или парагриппе образуются крупные буллы.
Лабораторные исследования. Анализ крови выявляет лейкоцитоз, повышение СОЭ. Если заболевание имеет вирусную этиологию, спустя 2-4 суток после начала болезни снижается уровень лейкоцитов, отмечается лимфоцитоз. Для определения вида возбудителя требуется проведение бактериологического или вирусологического исследования с посевом мазка из наружного слухового прохода на культурную среду.
Тональная пороговая аудиометрия. Имеет целью определение степени потери слуха и выбор тактики лечения. Суть аудиометрии состоит в генерации звуков различной интенсивности специальным прибором (аудиометром) и определении проведения сигнала структурами среднего и внутреннего уха.
Дифференциальная диагностика. Применяется для обособления мирингита от наружного отомикоза, отита среднего уха и некоторых других ЛОР-заболеваний. Для дифференциации от отита используется методика продувания. Способ заключается в пропускании воздуха через носоглотку в слуховую трубу и барабанную полость и прослушивании через акустический аппарат с двумя трубками – для врача и пациента. В отличие от отита, при котором евстахиева труба часто заложена, при мирингите она, как правило, проходима.
Методы лечения
Лечение мирингита состоит в этиотропной, патогенетической и симптоматической терапии, иногда – в хирургическом вмешательстве.
Терапия

Для снятия воспаления и эвакуации крови и гноя из ушной раковины применяют растворы антисептиков – борную кислоту, фурацилин, мирамистин, хлоргексидин и др. При значительном количестве экссудата в уши закладывают периодически сменяемые стерильные марлевые тампоны.
Противовирусные и антибактериальные средства назначаются в зависимости от вида болезнетворных микроорганизмов, установленных в результате бактерио- и вирусологического исследования. Чаще всего применяются макролиды, цефалоспорины 2-го и 3-го поколения, фторхинолоны, производные амантадина (при вирусных инфекциях).
Для угнетения воспалительного процесса используются глюкокортикостероиды и НПВП (диклофенак, дексаметазон и пр.).
При наличии интоксикации проводится дезинтоксикационная терапия – инфузией физраствора, низкомолекулярных плазмозаменителей, глюкозы 5-ти процентной.
Для снятия отечности и гиперемии применяются антигистаминные препараты.
С целью рассасывания спаек и рубцов может назначаться физиотерапия и биостимуляторы.
Хирургическое лечение
Оперативное вмешательство представляет собой прокалывание пузырьков специальной тонкой иглой с целью удаления содержимого геморрагических и гнойных булл. После прокалывания и удаления экссудата полость уха обрабатывают антисептиками.
Возможные осложнения
Отсутствие или неадекватное лечение мирингита может привести к тяжелым последствиям в виде полной глухоты или сепсиса. Основные осложнения:
- перфорация и полное разрушение барабанной перепонки;
- излитие гноя в мозговую оболочку;
- паралич лицевого нерва;
- лабиринтит;
- мастоидит.
Профилактика и прогноз
Профилактика мирингита предусматривает:
- бережное отношение к своим ушам, недопущение их механического и иного травмирования;
- своевременное и полное лечение хронических и острых заболеваний, которые могут закончиться воспалением барабанной перепонки;
- избегание переохлаждений и простудных заболеваний;
- соблюдение личной гигиены в части ухода за ушами;
- поддержание в норме иммунитета – здоровый образ жизни, закаливание, витаминотерапия и пр.

Прогноз при воспалении барабанной перепонки обуславливается этиологией заболевания и адекватностью применяемой терапии. Геморрагический и острый катаральный мирингит обычно полностью излечиваются. Для хронической формы характерна смена ремиссий и обострений.